Zaawansowany symulator pacjenta dorosłego SimMan3G
Spis treści
Wstęp
1. Jak i w jakim zakresie możemy dokonać badań fizykalnych naszego pacjenta. Przekonaj się sam
1.1 Układ nerwowy
1.2 Układ oddechowy
1.3 Układ sercowo naczyniowy
1.4 Układ pokarmowy
1.5 Układ moczowy
1.6 Układ kostno- stawowy
1.7 Skóra i błona śluzowa
2. Część druga: badanie przyrządowe, instrumentalne
2.1 Układ płucno – sercowy
3. Część druga: Symulator Hal to cierpliwy i wytrzymały pacjent poddaje się różnym naszym interwencjom. Zobacz jakie zabiegi i procedury medyczne możemy na nim wykonać.
3.1 Procedury zabezpieczające układ oddechowy
3.2 Procedury zabezpieczające układ sercowo-naczyniowy
3.3 Resuscytacja krążeniowo oddechowa
3.4 Procedury zabezpieczające układ moczowo-płciowy
3.5 Procedury wykonywane na układzie kostno-mięśniowym
3.6 Pacjent urazowy
4.1 Program sterujący pracą symulatora UNI
5. Bibliografia
Wstęp
Zaawansowany symulator dorosłego pacjenta Sim Man 3G przeznaczony jest do nauki, treningu i szeroko pojętych zabiegów i badań diagnostycznych przeprowadzanych przez lekarzy, pielęgniarek oraz ratowników medycznych w warunkach klinicznych.
W tym skrypcie znajdziemy najważniejsze informacje w formie opisu, zdjęć oraz filmów skierowane do studentów oraz wykładowców dotyczące pracy z tego rodzaju symulatorem podczas praktycznych zajęć (symulacja wysokiej wierności).
|
Parametry techniczne: |
|
|
Długość symulatora (wzrost) |
175 cm |
|
Waga |
40-45 kg |
|
Połączenie bezprzewodowe |
do 300 m (wolna przestrzeń) |
|
Czas pracy na baterii |
6 godzin |
Uwaga !
Nie piszemy długopisem po symulatorze, skóra symulatora jest BARDZO wrażliwa na uszkodzenia długimi paznokciami.
Należy używać tylko sztucznej krwi firmy Laerdal oraz wody destylowanej.
Zakaz dotykania symulatora bez rękawiczek.
Symulatory Laerdal Sim Man 3Gw Centrum Symulacji Medycznych
Znajdują się w salach:
• Ambulansu karetki
• Pielęgniarskiej
1. Jak i w jakim zakresie możemy dokonać badań fizykalnych naszego pacjenta. Przekonaj się sam
1.1 Układ nerwowy
• reakcja źrenic na światło
• zamykanie, otwieranie oczu (niezależnie) oraz mruganie
• możliwość włączenia anizokorii
• drgawki
• możliwość wywołania sztywności karku
• możliwość wywołania szczękościsku
• komunikacja werbalna
• brak możliwości wykonania badania neurologicznego (tylko informacja
głosowa udzielana przez wykładowcę)
1.2 Układ oddechowy
• obustronne unoszenie się klatki piersiowej.
• jednostronne unoszenie się klatki piersiowej.
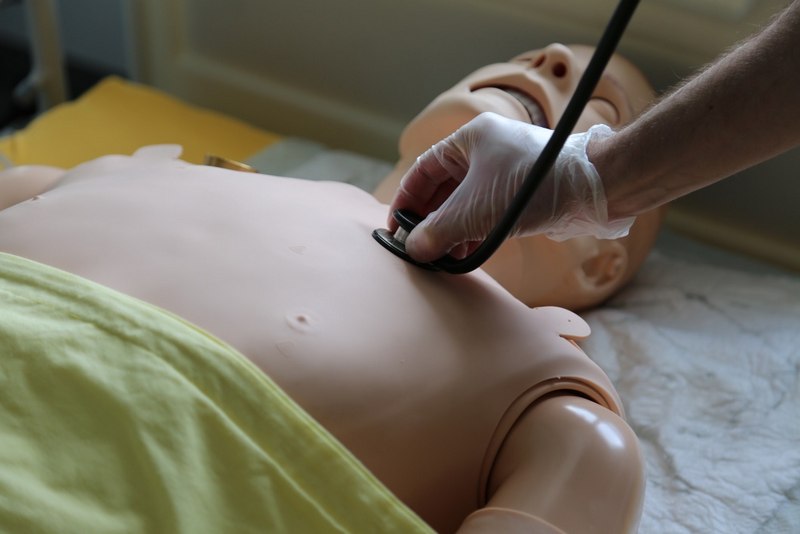 • osłuchiwanie klatki piersiowej z przodu i z tyłu. Wybór niezależnych dźwięków płucnych w zależności od patologii w danym segmencie płuca (szmer pęcherzykowy, świsty wydechowe plus wydłużona faza wydechowa, stridor trzeszczenia, rzężenia).
• osłuchiwanie klatki piersiowej z przodu i z tyłu. Wybór niezależnych dźwięków płucnych w zależności od patologii w danym segmencie płuca (szmer pęcherzykowy, świsty wydechowe plus wydłużona faza wydechowa, stridor trzeszczenia, rzężenia).
• obturacja dróg oddechowych:
-kurcz krtani
-obrzęku języka.
• palpacja klatki piersiowej – brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
• opukiwanie klatki piersiowej – brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
- Nie obracaj głowy symulatora kiedy włączona jest funkcja skurczu krtani, ponieważ może uszkodzić się mechanizm wywołujący ten skurcz.
1.3 Układ sercowo naczyniowy
• palpacja tętna
– Obustronne badanie tętna na tętnicach:
• Szyjnej
• Ramiennej
• Promieniowej
• Udowej
• Podkolanowej
• Grzbietowej stopy
• osłuchiwanie różnych odgłosów serca.
– tony serca: I ton, II ton, III ton
– szmery sercowe: stenoza oraz niedomykalność zastawek (mitralnej, aortalnej, trójdzielnej płucnej)
zdjęcie
• palpacja: brak możliwości zlokalizowania uderzenia koniuszkowego brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
• opukiwanie: brak możliwości opukiwania granic serca brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
1.4 Układ pokarmowy
• osłuchiwanie jamy brzusznej: hiper- hipoperystaltyka, brak dźwięków jelitowych (,,objaw martwej ciszy”)
Uwaga:
• palpacja jamy brzusznej: brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
• opukiwanie jamy brzusznej: brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
1.5 Układ moczowy
• brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
1.6 Układ kostno- stawowy
• oglądanie stawów: brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
• badanie palpacyjne: brak objawów klinicznych (fizykalnych) (tylko informacja głosowa udzielana przez wykładowcę)
• badania z zakresu ruchomości stawów:
– staw barkowy: ograniczony zakres ruchomości
– staw łokciowy: ograniczony zakres ruchomości
– staw biodrowy: ograniczony zakres ruchomości
– staw kolanowy: ograniczony zakres ruchomości
– staw skokowy: ograniczony zakres ruchomości
• kręgosłup- odcinek szyjny ( C1-C7): nieznaczna ruchomość w płaszczyźnie przodo-tylnej
1.7 Skóra i błona śluzowa
• możliwość symulacji różnych wydzielin:
• pot na czole
• z okolic oczu
• z uszu
• z nosa
• z ust- (płyn lub piana)
• brak objawów klinicznych (fizykalnych) możliwe jest jedynie wcześniejsze ucharakteryzowanie symulatora (makijaż, zestaw ran,itp.)
2. Badanie przyrządowe, instrumentalne
2.1 Układ płucno – sercowy
• możliwość monitorowania CO2: tylko informacja na dedykowanym monitorze pacjenta
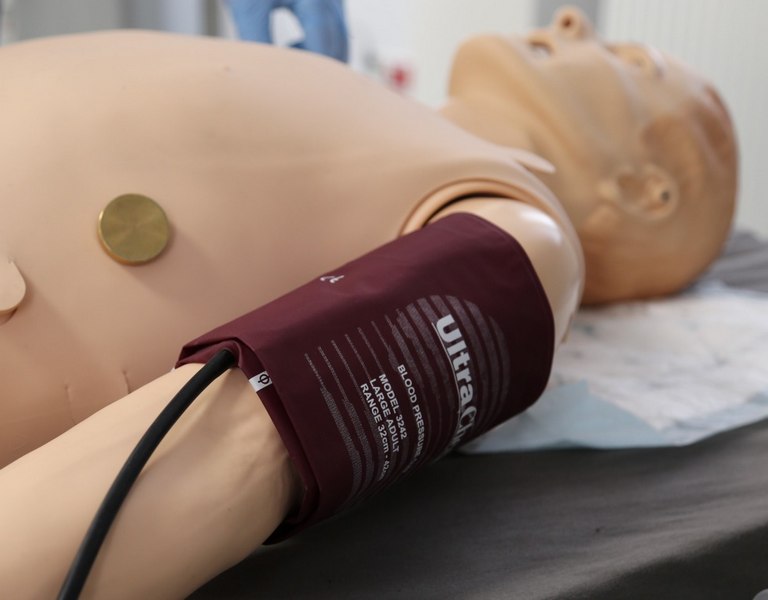 • pomiar ciśnienia tętniczego– Możliwość pomiaru ciśnienia krwi na lewym ramieniu: nieinwazyjny pomiar ciśnienia tętniczego krwi z możliwością wysłuchania tonów Korotkowa (NIBP)
• pomiar ciśnienia tętniczego– Możliwość pomiaru ciśnienia krwi na lewym ramieniu: nieinwazyjny pomiar ciśnienia tętniczego krwi z możliwością wysłuchania tonów Korotkowa (NIBP)
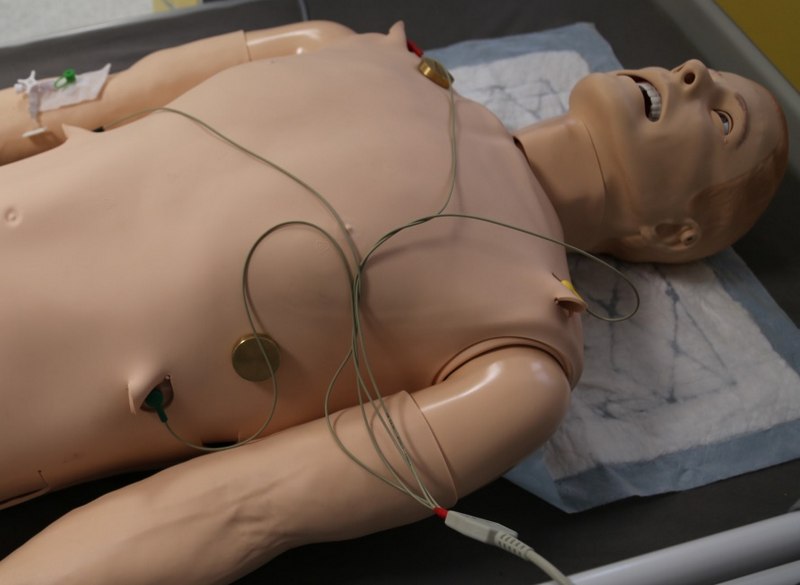 • zapis EKG: Możliwość monitorowania EKG (najlepiej za pomocą złącza zatrzaskowego):
• zapis EKG: Możliwość monitorowania EKG (najlepiej za pomocą złącza zatrzaskowego):
• wykładowca ma możliwość wyboru wielu różnych wykresów EKG z listy lub tworzenie własnych.
 • Kontroluj parametry życiowe (monitor pacjenta)
• Kontroluj parametry życiowe (monitor pacjenta)
• pomiar temperatury: brak możliwości pomiaru (tylko informacja podana na monitorze)
• inwazyjny pomiar parametrów hemodynamicznych: (tylko informacja podana na monitorze)
3. Symulator SimMan3G to cierpliwy i wytrzymały pacjent poddaje się różnym naszym interwencjom. Zobacz jakie zabiegi i procedury medyczne możemy na nim wykonać.
3.1 Procedury zabezpieczające układ oddechowy
• możliwość odchylania głowy/ luksowanie żuchwy: (manewr Esmarcha)
• tlenoterapia: (podanie tlenu przez wąsy tlenowe, maskę tlenową,)
• wentylacja przez worek samorozprężalny
• intubacja przez usta oraz alternatywne metody intubacji: (nos, wsteczna intubacja)
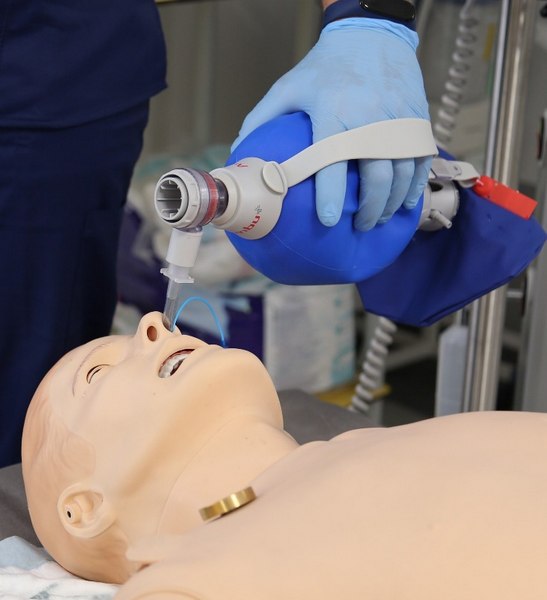
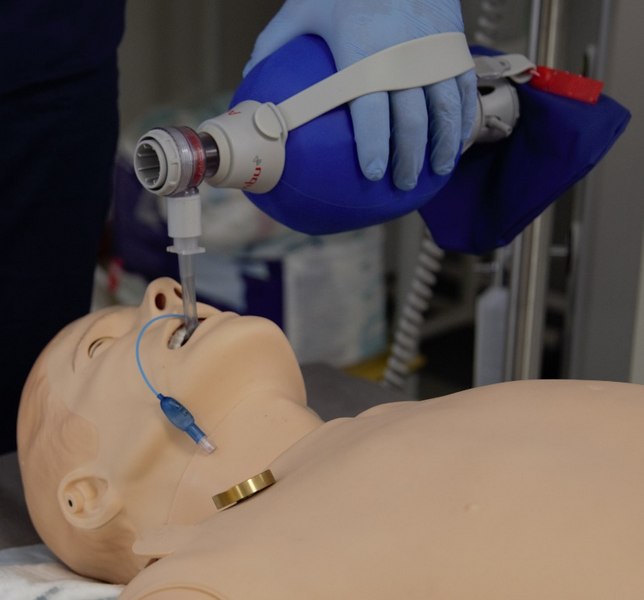
Procedury
Dozwolona wielkość
Intubacja (Łyżka)
Maska LMA/LT
Rozmiar 4/4
Intubacja przez nos
średnica 6,5/7mm
Intubacja przez usta
ETT 7 lub 7.5
• przy nie prawidłowej intubacji: (intubacji przełyku oraz prawego oskrzela) występują objawy niepożądane w postaci braku unoszenia lewej części klatki piersiowej oraz zaniku szmeru oddechowego nad lewym płucem, widoczne i słyszalne rozdęcie żołądka.
• alternatywne metody udrożnienia dróg oddechowych
– maska oraz rurka krtaniowa
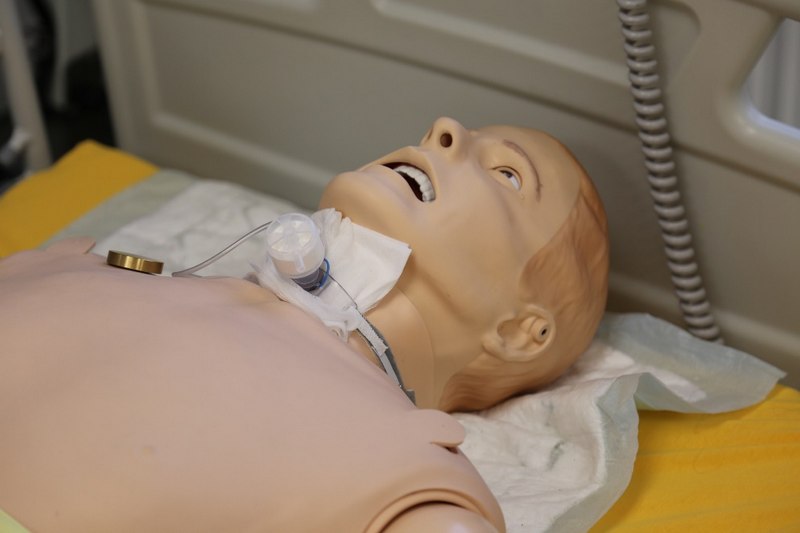 – Możliwość wykonania tracheotomii, konikotomii
– Możliwość wykonania tracheotomii, konikotomii
- Podczas wykonywania ćwiczeń intubacji, tracheotomii, konikotomii lub intubacji wstecznej, zachowaj szczególną ostrożność!
- Nie stosuj dźwigni laryngoskopem podczas intubacji gdyż może to doprowadzić do uszkodzenia symulatora
- Stosuj dedykowany lubrykant nakładając go tylko na rurkę intubacyjną i łyżkę laryngoskopu.
• możliwość wspomagania oddechu respiratorem.
• Możliwość wspomagania oddechu respiratorem (bez PEE)
• odbarczenie odmy.
– Możliwość odbarczania odmy w drugiej przestrzeni międzyżebrowej obustronnie (słyszalny wypływ powietrza po odbarczeniu).
• zaleca się używać kaniuli o rozmiarze 20G lub 18G
• drenaż jamy opłucnowej
 – Miejsca do drenażu znajdują się po obu stronach klatki piersiowej w piątej przestrzeni międzyżebrowej na linii środkowopachowej nie można podawać tam płynów.
– Miejsca do drenażu znajdują się po obu stronach klatki piersiowej w piątej przestrzeni międzyżebrowej na linii środkowopachowej nie można podawać tam płynów.
3.2 Procedury zabezpieczające układ sercowo-naczyniowy
• elektroterapia serca
 – Defibrylacja: Możliwość wykonywania defibrylacji za pomocą łyżek w wyznaczonych do tego miejscach (bez żelu do EKG!).
– Defibrylacja: Możliwość wykonywania defibrylacji za pomocą łyżek w wyznaczonych do tego miejscach (bez żelu do EKG!).
– Kardiowersja – z możliwością synchronizacji defibrylatora z załamkami R
– Elektrostymulacja sercowa możliwa do wykonania.
- Podczas wykonywania procedur związanych z elektrostymulacją serca- zachowaj ostrożność!!!
- Wartość wyładowania defibrylatora ustawiamy na poziomie 1J. Wyższe ustawienia energii konsultuj z wykładowcą.
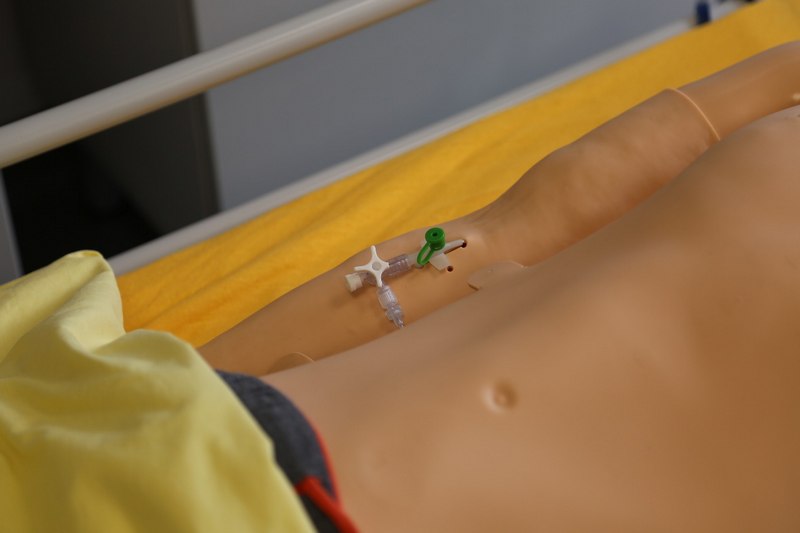 • Obwodowy układ żylny:(kończyny górne)
• Obwodowy układ żylny:(kończyny górne)
– kaniula typu Venflon założona na przedramieniu z możliwością podawania leków i pobierania krwi do badań
Stosuj tylko substytuty leków (woda destylowana)
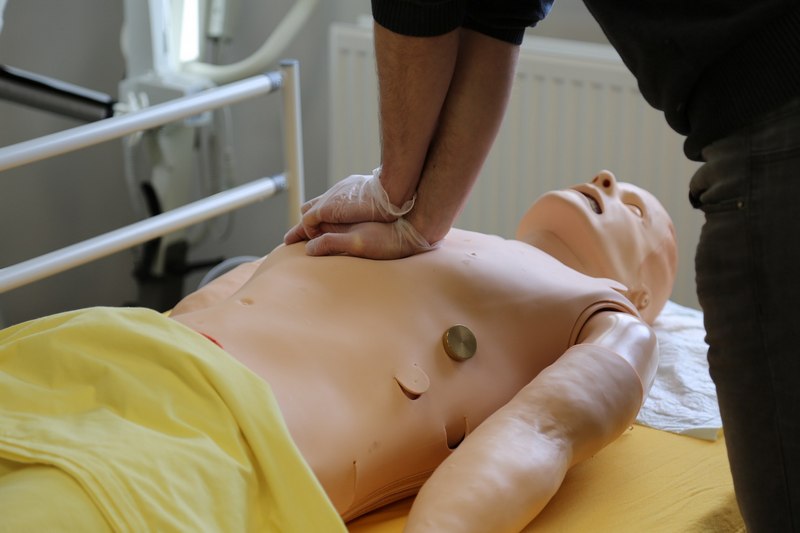
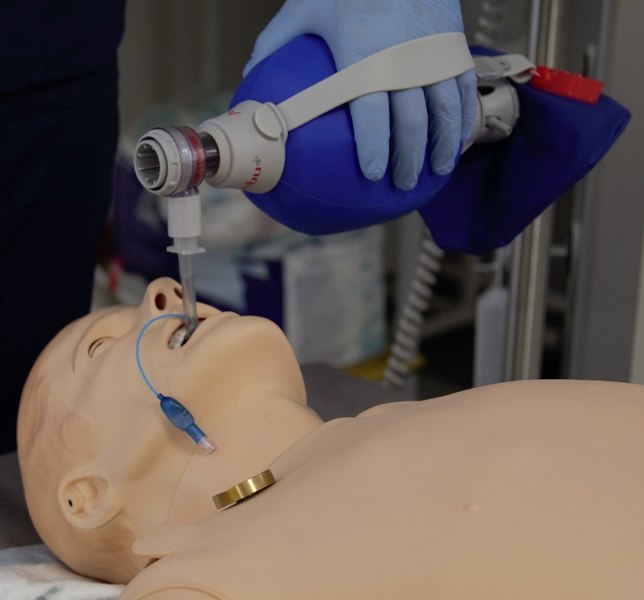 3.3 Resuscytacja krążeniowo oddechowa
3.3 Resuscytacja krążeniowo oddechowa
– możliwość wykonania ucisku klatki piersiowej
– zabezpieczenie dróg oddechowych
– wykonanie defibrylacji
– podawanie leków
• wykładowca może ocenić skuteczność prowadzonych działań poprzez Wykrywanie i rejestrowanie cykli wentylacji i ucisków (RKO) wyświetlanych w oprogramowaniu sterującym UNI.
3.4 Procedury zabezpieczające układ moczowo-płciowy
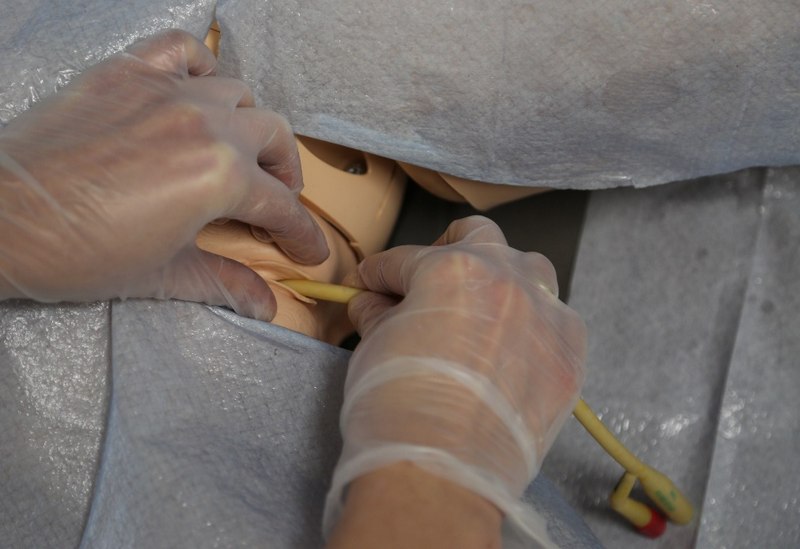 • możliwość cewnikowania pęcherza moczowego: (narządy płciowe męskie i żeńskie) (cewnik Folley’a 18 Fr).
• możliwość cewnikowania pęcherza moczowego: (narządy płciowe męskie i żeńskie) (cewnik Folley’a 18 Fr).
- Stosuj tylko dedykowany lubrykant nakładając na cewnik Folley’a
3.5 Procedury wykonywane na układzie kostno-mięśniowym
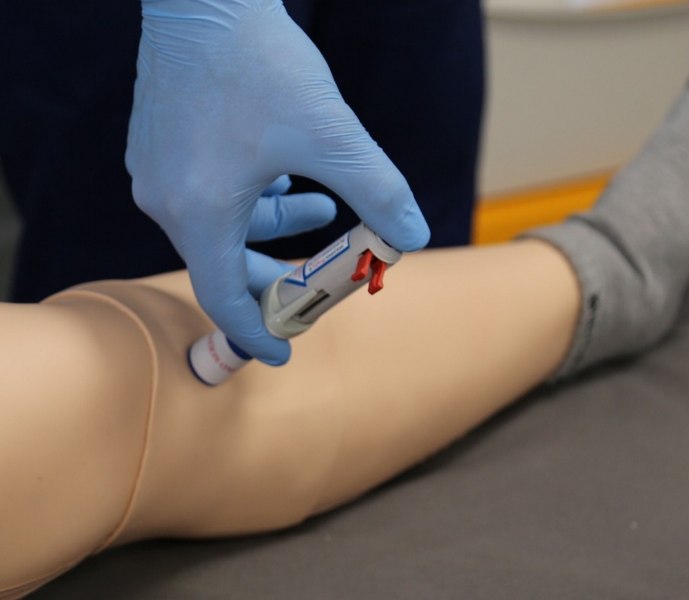 • doszpikowe podawanie leków: (lewa kość piszczelowa) z możliwością palpacji guzowatości danej kości.
• doszpikowe podawanie leków: (lewa kość piszczelowa) z możliwością palpacji guzowatości danej kości.
- Zachowaj szczególną ostrożność podczas wykonywania danej procedury.
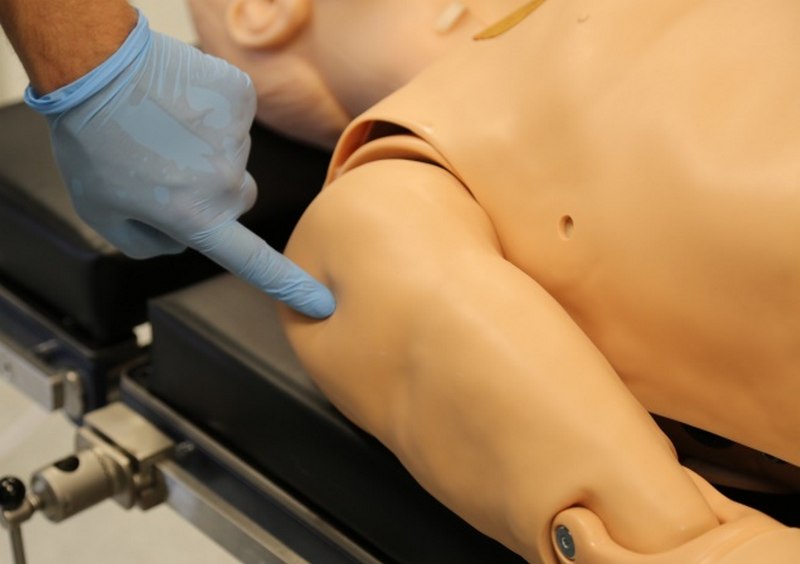
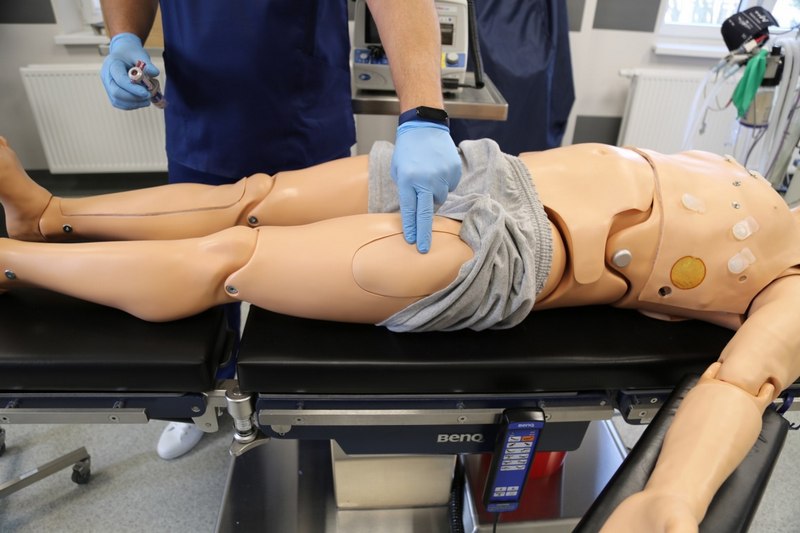 • domięśniowe podawanie leków: miejsca do wstrzyknięć domięśniowych znajdują się na obu mięśniach naramiennych i czworogłowych uda (podaż jedynie powietrza).
• domięśniowe podawanie leków: miejsca do wstrzyknięć domięśniowych znajdują się na obu mięśniach naramiennych i czworogłowych uda (podaż jedynie powietrza).
3.6 Pacjent urazowy

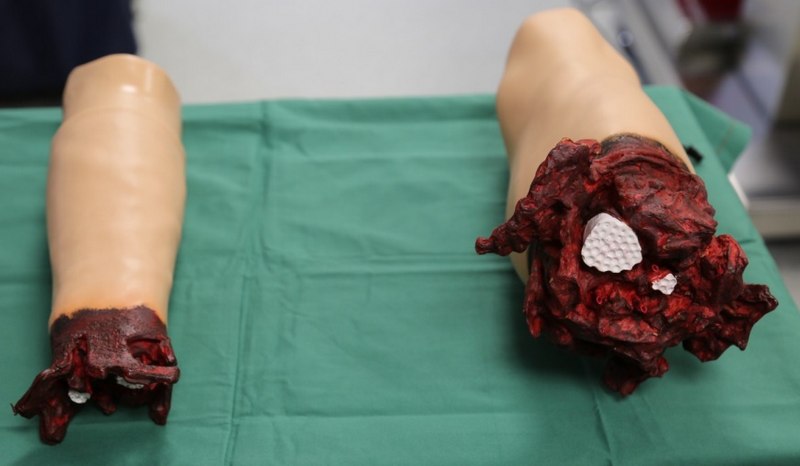 • możliwość zamontowania kończyny górnej i dolnej: po urazowej amputacji z opcją krwawienia zewnętrznego.
• możliwość zamontowania kończyny górnej i dolnej: po urazowej amputacji z opcją krwawienia zewnętrznego.
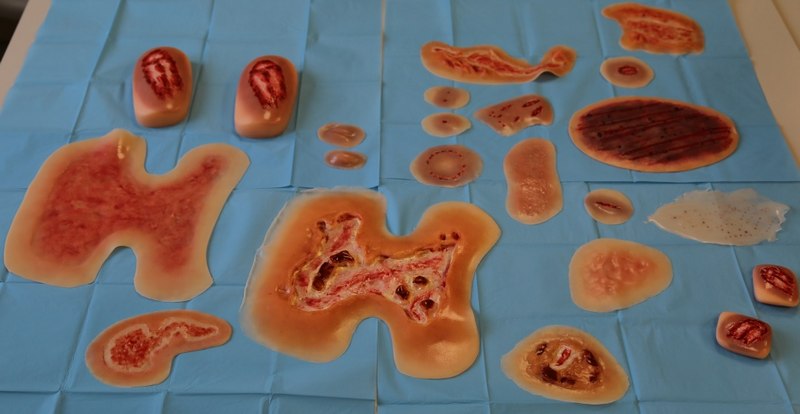 • Zestaw ran urazowych, oparzeniowych, pooperacyjnych, które można umieścić na symulatorze do wybranego scenariusza.
• Zestaw ran urazowych, oparzeniowych, pooperacyjnych, które można umieścić na symulatorze do wybranego scenariusza.
4.Program sterujący pracą symulatora UNI
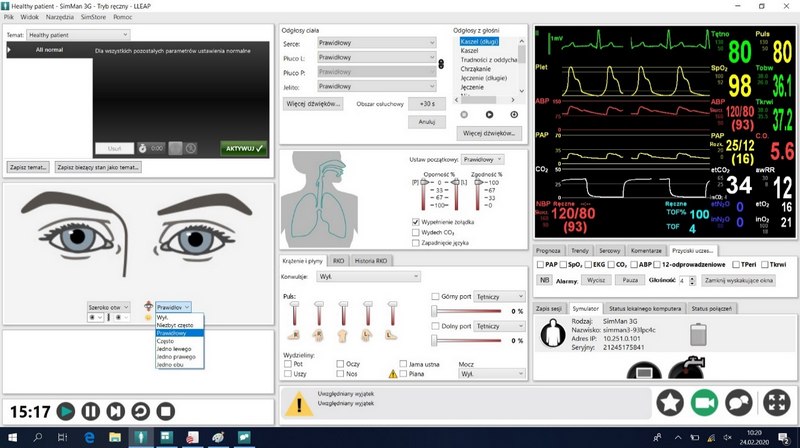 • Umożliwia wykładowcy:
• Umożliwia wykładowcy:
– kontrolowanie i zmianę parametrów życiowych symulatora
– monitorowanie parametrów życiowych
– ocenę działań uczestników podczas realizacji scenariusza
– tworzenie własnych scenariuszy
5. Bibliografia
• Laerdal: strona firmowa [online]. Polska. Laerdal. 16.02.2020, [dostęp: 16.02.2020]. Dostęp w internecie: https://www.laerdal.com/pl/doc/85/SimMan-3G#/Downloads
• Wikipedia: strona internetowa [online]. Polska. Wikipedia. 16.02.2020, [dostęp: 16.02.2020]. Dostęp w internecie : https://pl.wikipedia.org/wiki/Wikipedia:Strona_g%C5%82%C3%B3wna
• Drager: strona internetowa [online]. Polska.Drager. 16.02.2020, [dostęp: 16.02.2020]. Dostęp w internecie : https://www.draeger.com/Library/Content/didyouknow5-trigger-ventilation-pl-pl-.pdf, https://www.draeger.com/Library/Content/ventilation-booklet-fl-9106951-pl-1901-1.pdf

 ul. Kurpińskiego 19, 85-096 Bydgoszcz
ul. Kurpińskiego 19, 85-096 Bydgoszcz